Acné tardive: mieux comprendre pour mieux traiter
« Je revis mes problèmes de peau d’adolescente »
« Je fais attention à tout, pourtant j’ai encore des boutons »
Ce sont presque toujours les mêmes phrases qui reviennent lors des consultations pour une acné apparue à l’âge adulte.
La plupart des patientes ont déjà essayé de nombreuses choses : routines cosmétiques élaborées, compléments alimentaires, changements de soins. Malgré cela, les boutons persistent ou réapparaissent.
L’acné tardive est rarement spectaculaire. En revanche, elle est souvent chronique, inflammatoire, et psychologiquement éprouvante. Elle donne surtout le sentiment de ne jamais vraiment s’en sortir.
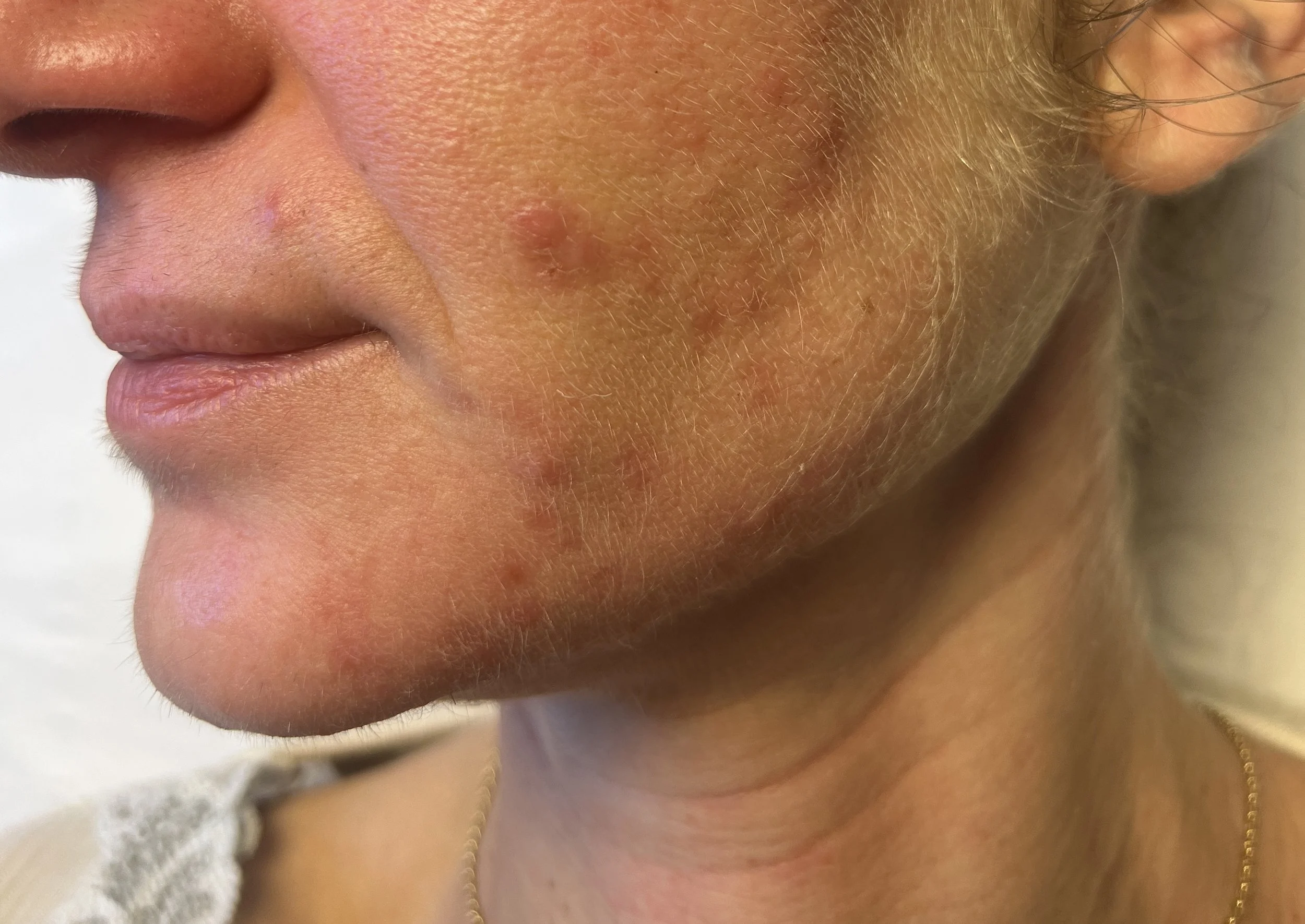
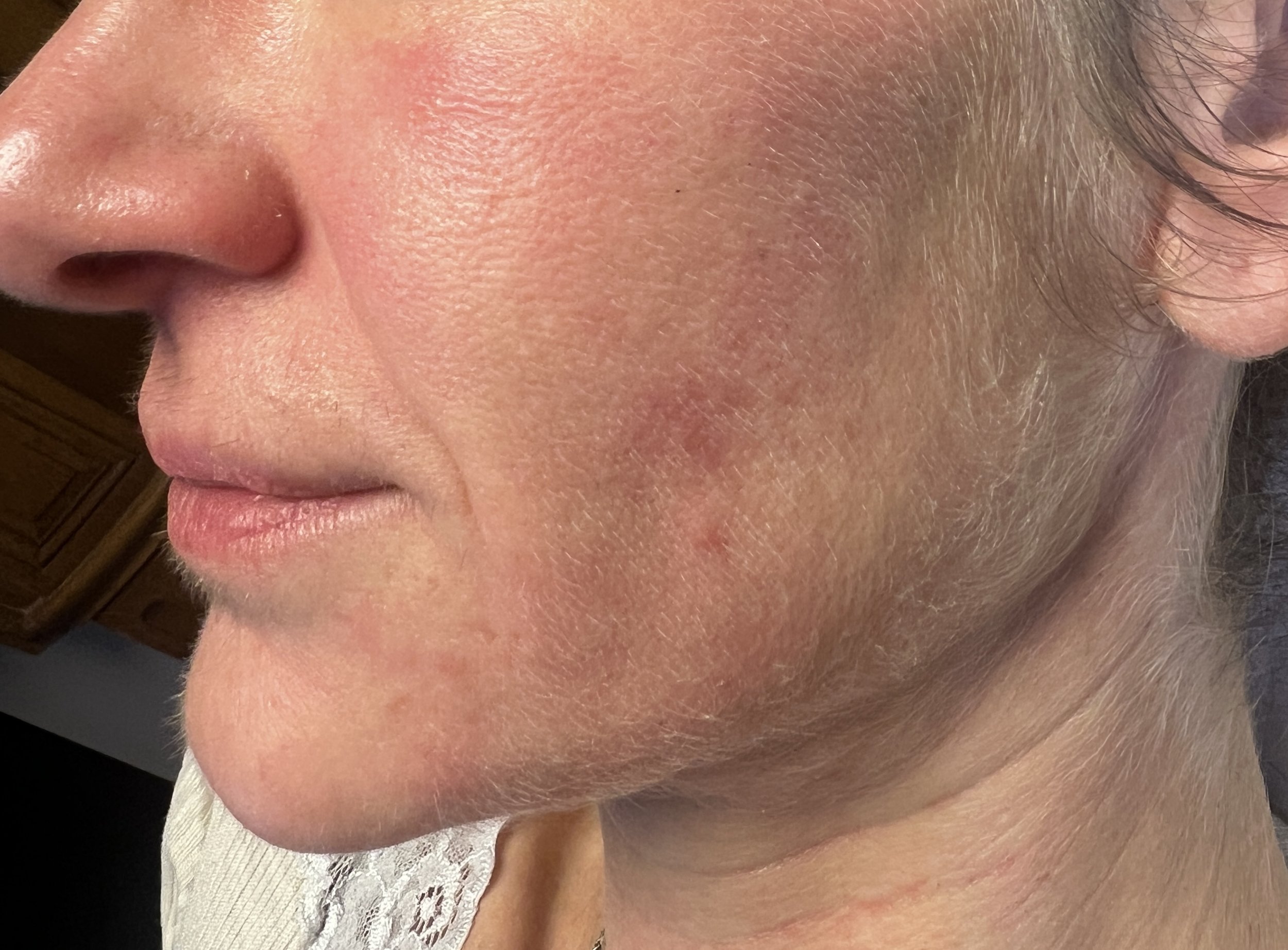
Qu’appelle-t-on acné tardive chez la femme ?
On parle d’acné tardive de la femme (Adult Female Acne, AFA) lorsque l’acné apparaît ou réapparaît après l’adolescence, ou persiste au-delà de celle-ci.
Elle présente souvent un profil clinique reconnaissable :
localisation préférentielle sur le bas du visage : menton, mâchoires, parfois le cou
lésions inflammatoires, parfois profondes et douloureuses
poussées cycliques, fréquemment en période prémenstruelle
évolution chronique, avec des phases d’amélioration puis de rechute
Ce n’est pas une acné “plus légère”. C’est une acné différente, avec des mécanismes propres.
Acné hormonale : un terme fréquent, mais à nuancer
Beaucoup de femmes parlent d’« acné hormonale » pour décrire leur acné apparue à l’âge adulte. Ce terme est largement utilisé, mais il mérite d’être précisé.
En réalité, toute acné est influencée par les hormones, y compris l’acné de l’adolescence.
Dans l’acné de la femme adulte, les dosages hormonaux sont le plus souvent normaux. Ce qui est en cause, c’est une sensibilité particulière de la peau aux variations hormonales physiologiques, notamment au cours du cycle menstruel.
Cette sensibilité explique le caractère cyclique de l’acné et l’intérêt de certaines stratégies thérapeutiques ciblées.
Pourquoi ça apparaît à l’âge adulte, même avec une bonne hygiène de vie ?
L’acné n’est pas liée à un manque de propreté. C’est une maladie inflammatoire du follicule pilo-sébacé, reposant sur plusieurs mécanismes intriqués :
une production de sébum augmentée ou qualitativement modifiée
une obstruction du follicule (microkystes parfois invisibles à l’œil nu)
une inflammation locale souvent précoce
une interaction avec le microbiome cutané
Chez la femme adulte, le facteur hormonal joue fréquemment un rôle, même lorsque les bilans hormonaux sanguins sont normaux. Ce n’est pas tant le taux d’hormones circulantes qui importe, mais la sensibilité cutanée aux androgènes. Certaines glandes sébacées y sont particulièrement réactives.
Résultat : une peau qui “réagit trop”, sans qu’il existe nécessairement une pathologie hormonale sous-jacente.
Stress, vie urbaine et sur-sollicitations cutanées : un terrain inflammatoire
Chez les femmes actives vivant en milieu urbain, plusieurs facteurs peuvent entretenir l’inflammation cutanée :
stress chronique, charge mentale, sommeil insuffisant
exposition à la pollution et aux irritants environnementaux, ainsi qu’à certains perturbateurs endocriniens présents dans l’environnement quotidien
accumulation de cosmétiques et d’actifs (acides, rétinol, gommages, masques)
sur-nettoyage ou décapage de la peau
Une peau agressée devient plus perméable, plus inflammatoire et cicatrise moins bien. Elle peut alors entretenir un tableau d’acné, voire mimer une acné, alors que le diagnostic est différent.
Et l’alimentation dans tout ça ?
Il n’existe pas de régime anti-acné universel. En revanche, certaines associations sont régulièrement retrouvées dans la littérature :
une alimentation à charge glycémique élevée peut favoriser les poussées chez certaines patientes
les produits laitiers semblent jouer un rôle chez une partie des femmes, sans que ce soit systématique
L’erreur fréquente est de vouloir tout supprimer en même temps. Cela mène souvent à de la frustration, sans identifier ce qui a réellement un impact.
Une approche pragmatique consiste à tester une modification ciblée, sur 6 à 8 semaines, en observant objectivement l’évolution.
Quand faut-il explorer une cause hormonale plus poussée ?
La majorité des acnés tardives ne sont pas liées à une pathologie hormonale sévère.
En revanche, un bilan peut être discuté avec le médecin si certains symptômes évoquent une cause sous-jacente, comme un syndrome des ovaires polykystiques (SOPK), ou en cas d’acné sévère, atypique ou très résistante aux traitements bien conduits.
Les traitements : une stratégie progressive, pas un empilement
L’objectif n’est pas d’obtenir une peau parfaite, mais une peau stable, qui ne s’enflamme plus en permanence.
Les bases indispensables
nettoyage doux, sans décapage : une à deux fois par jour maximum, avec un nettoyant respectant le pH cutané, sans tensioactifs agressifs. Le sur-nettoyage entretient l’inflammation et aggrave la production de sébum réactionnelle.
hydratation adaptée, même en cas de peau grasse, non comedogène : rechercher des formules contenant des agents réparateurs de la barrière cutanée (glycérine, céramides, niacinamide à faible concentration).
photoprotection quotidienne
simplification des routines lorsque la peau est inflammatoire
Une peau irritée entretient l’acné et marque davantage.
Les traitements locaux
Selon le profil clinique, le médecin peut proposer :
peroxyde de benzoyle : action antibactérienne et anti-inflammatoire, utile notamment sur les lésions inflammatoires, sans induire de résistance.
rétinoïdes topiques : agissent sur la micro-obstruction folliculaire et préviennent les nouvelles lésions. Ils constituent souvent un traitement de fond.
acide azélaïque : intéressant en cas de peau sensible, de rougeurs associées et de taches post-inflammatoires.
Ces traitements nécessitent du temps. On n’évalue pas leur efficacité avant plusieurs semaines d’utilisation régulière.
Les traitements systémiques
les antibiotiques peuvent être utiles lors de poussées inflammatoires, mais sur une durée limitée et intégrés à une stratégie globale
les traitements hormonaux ou anti-androgènes, incluant l’adaptation de la contraception orale selon le profil de risque
l’isotrétinoïne reste une option très efficace dans les formes sévères ou résistantes chez l’adulte. Dans certains cas, des schémas à faible dose peuvent être discutés, toujours sous surveillance médicale stricte
la spironolactone est un traitement de plus en plus proposé quand les autres mesures ne sont pas possibles ou inefficaces
Ces décisions se prennent systématiquement au cas par cas, avec le médecin.
La place de la médecine esthétique
La médecine esthétique ne traite pas l’acné active comme un traitement de fond. En revanche, elle a toute sa place pour :
améliorer la qualité de peau une fois l’inflammation contrôlée
traiter les marques résiduelles : rougeurs, taches post-inflammatoires
prendre en charge les cicatrices d’acné
Selon les situations, on peut discuter :
peelings superficiels
lasers fractionnés
microneedling
IPL pour les rougeurs diffuses et résiduelles
Le bon timing est essentiel. Une peau encore très inflammatoire ne doit pas être agressée.
Les compléments alimentaires : utiles
Certains compléments disposent de données intéressantes, sans être miraculeux :
oméga-3 : effet anti-inflammatoire potentiel, résultats variables selon les études
zinc : bénéfice possible chez certaines patientes, avec prudence sur la tolérance digestive et le risque de carence en cuivre lors de prises prolongées
probiotiques : piste prometteuse via l’inflammation et la barrière cutanée, données encore hétérogènes
vitamine D : intérêt surtout en cas de déficit documenté
Attention : ce n’est pas toujours de l’acné
Certaines affections sont fréquemment confondues avec l’acné tardive :
la rosacée papulo-pustuleuse
la dermatite péri-orale
Ces diagnostics n’ont pas les mêmes traitements. D’où l’importance d’un examen médical avant de multiplier les soins ou les actifs.
En conclusion
L’acné tardive n’est ni un échec personnel, ni un problème superficiel. C’est une affection inflammatoire chronique, fréquente chez la femme adulte, qui nécessite une prise en charge structurée, progressive et personnalisée.
Comprendre ce qui se joue permet de sortir de la culpabilité, d’éviter les errances thérapeutiques et de construire une stratégie efficace sur le long terme.
Bagatin E, Freitas THP, Rivitti-Machado MC, et al. Adult female acne: a guide to clinical practice. An Bras Dermatol. 2019;94(1):62–75. doi:10.1590/abd1806-4841.20198203
Branisteanu DE, Toader MP, Porumb EA. Adult female acne: Clinical and therapeutic particularities (Review). Exp Ther Med. 2022 Feb;23(2):151. doi: 10.3892/etm.2021.11074. Epub 2021 Dec 16. PMID: 35069832; PMCID: PMC8753972.
Garg V, Choi JK, James WD, Barbieri JS. Long-term use of spironolactone for acne in women: a retrospective cohort study. J Am Acad Dermatol. 2021;84(5):1348–1355. doi:10.1016/j.jaad.2020.09.065